柔道整復学 理論編 膝関節部の軟部組織損傷➁ 発育期の膝関節障害
発育期の膝関節障害
a小児の膝変形
親が幼児の膝変形を心配して来院する場合⇒生理的なものが多い(問題ない)
骨端軟骨の損傷による骨の部分的成長障害が疑われる場合⇒変形が成長とともに進行するので注意
l.反張膝
小児の伸展可動域⇒20°まで正常
成長とともに減少し0~10°

伸展可動域が20°を超えたもの⇒反張膝
2.内反膝,外反膝
膝関節を中心として下肢が外側凸に変形⇒内反膝,通常左右対称でO脚と呼ばれる.
新生児~ 3歳児くらいまでは生理的内反膝を呈する.
病的な内反膝疾患⇒くる病、ブラント病
膝関節を中心として下肢が内側凸に変形⇒外反膝
幼児期にみられる両側性のものは生理的で, Ⅹ脚とも呼ばれる
左右非対称の場合やー側性の場合⇒くる病などの代謝性疾患や内分泌疾患,骨端形成異常などが疑われる.
3.ブラントBlount病
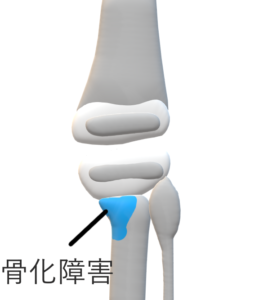
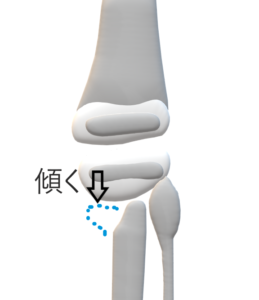

脛骨近位骨端, 骨幹端の後内側部の発育障害により, 脛骨近位骨幹端を中心に発生する脛骨の内反・内旋変形をきたす骨端症
出生時⇒変形はみられず。 成長とともに発症,高度なO脚となる
原因:不明
発症
幼児型:1 ~ 3歳までに発症
遅発型:4歳以降の発症
とくに幼児型は生理的O脚との鑑別が困難であり, 診断にしばしば苦慮する.
4.大腿四頭筋拘縮症
本症の病因は先天性と後天性に分けられる. 後天性では医原性に生じるものが多い.
①先天性
胎生期に大腿四頭筋が著しく短縮すると. 先天性膝関節脱臼または先天性膝蓋骨脱臼が起こる
これらが認められない症例に限り, 先天性大腿四頭筋拘縮症と診断
②後天性
医原性や, 外傷, 炎症の後遺症として発生
医原性:大腿部に注射された薬剤によって筋組織が壊死に陥り, 線維化して筋組織の伸長性が減少
分類
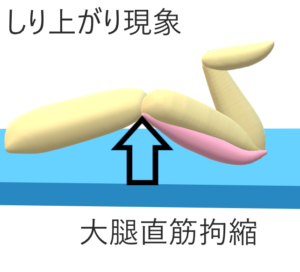
直近型:大腿直筋障害。しり上がり現象(+)医原性の80~90%へ直筋型
広筋型:中間広筋障害。しり上がり現象(―)
混合型:大腿直筋、中間広筋両方の障害。しり上がり現象(+)

オスグッド・シュラッターOsgood-Schlatter病
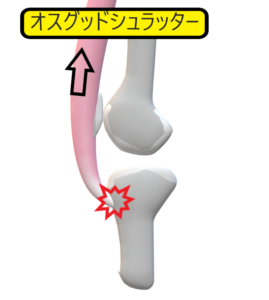
概説
脛骨粗面部に疼痛と腫脹を生じる骨端症
発生
年齢:10代前半
性差:男児(スポーツ活動している)
発生時期
脛骨粗面の骨化が完成する以前の力学的に弱い時期に, 日常生活動作やスポーツ活動で大腿四頭筋の収縮により脛骨粗面が繰り返し牽引されることで発生
症状,所見
ランニングや階段の昇降など大腿四頭筋を強く収縮させる動作時に, 膝蓋靱帯付着部に限局して疼痛
症状進行:脛骨粗面部の膨隆は著しくなり, 骨性に硬化
経過
慢性の経過をたどり,再発を繰り返すが,骨端軟骨が骨化を完了する18歳頃には症状は消失する
脛骨粗面部が膨隆したまま治癒するものもある
治療法
局所の安静を中心とした保存療法
運動前には十分なウォーミングアップを行わせ,運動後にはアイシングを行って炎症の鎮静を図る
膝蓋靱帯を押さえる装具も有効.
ジャンパー膝jumper’s knee

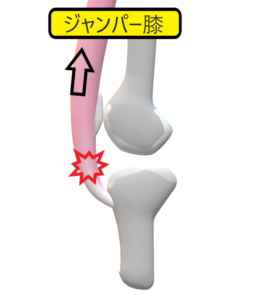
概説
ジャンプを頻回に繰り返すスポーツ選手に多くみられる膝伸展機構の障害
広義には大腿四頭筋腱炎, オスグッ ド・ シュラッター病を含むが, は狭義のジャンパー膝,膝蓋骨下極に生じる膝蓋靱帯炎について述べる.
発生機序
急な加速や減速, ジャンプ, 着地などのスポーツ動作の繰り返しによりオーバーユースシンドローム
跳躍スポーツに多発(バレーボール、バスケットボール)
症状,所見
運動痛・圧痛:膝蓋骨下極部
他動的に膝を深く屈曲すると疼痛が誘発されやすい
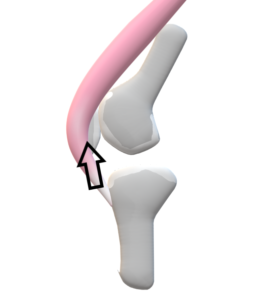
尻上がり現象がみられる症例も多い

治療法
患部の安静を保ち. 大腿四頭筋. ハムストリングスの筋力訓練. ストレッチを行う.
d. (有痛性)分裂膝蓋骨
概説
分裂膝蓋骨は先天的に膝蓋骨が二つ以上に分裂しているもので、その大半は二分膝蓋骨である.
分裂膝蓋骨があっても無症状に経過することが多い
スポーツ活動や打撲などを契機として有痛性となることがある
発生
年齢:12歳~16歳
性差:男子多い
分類
Ⅲ型:膝蓋骨の外上方に分裂。外側広筋の付着部だから(最多)
Ⅱ型:外側端
Ⅰ型:遠位端部
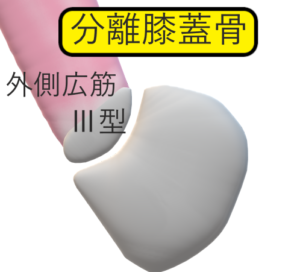

症状,所見
運動中,あるいは運動後に膝前面部痛
膝蓋骨の上外側が膨隆し分裂部に一致した圧痛と叩打痛を認める.
安静時痛(―)
■治療法
指導:スポーツ活動を一時中止、大腿四頭筋のストレッチ
4 腸脛靱帯炎runner’s knee
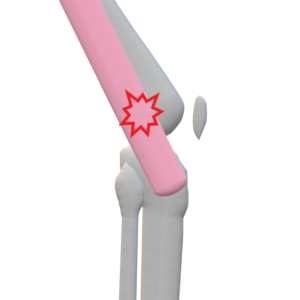
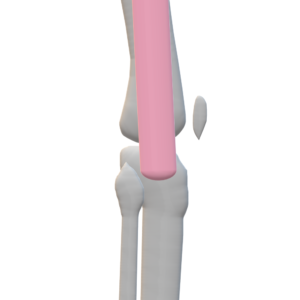
発生機序
腸脛靱帯と大腿骨外側上顆との摩擦により炎症が生じる典型的なオーバーユースシンドローム
ランニングなど膝関節の屈伸を繰り返す動作
内反膝は発生要因の一つと考えられている
症状,所見
圧痛,運動痛:膝関節外側上部
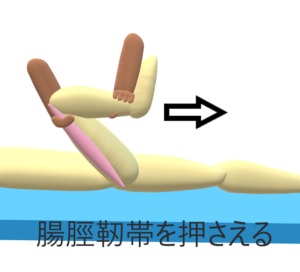
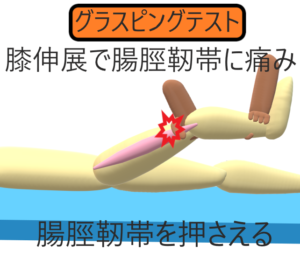
徒手検査:グラスピングテストgrasping test
膝関節屈曲位で大腿骨外側上顆部よりやや近位部の腸脛靱帯を圧迫しながら膝関節を伸展で疼痛誘発
治療法
指導:患部の安静を保つ
施術:物理療法や腸脛靱帯のストレッチを行う.
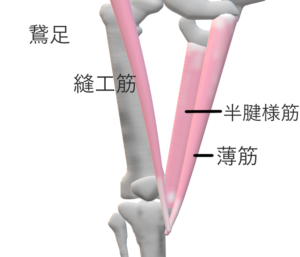
鵞足炎
発生機序
縫工筋,薄筋,半腱様筋の付着部(脛骨粗面の内側部)に繰り返される牽引や,脛骨内側部と鵞足との間にある鵞足包に摩擦が起こることで発生
オーパーユースによって発生
外反膝も発生要因の一つ
治療法
患部の安静を保ち,鵞足構成筋のストレッチを行う.
膝蓋大腿関節障害
膝蓋軟骨軟化症
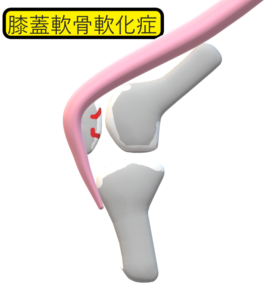
概説
膝蓋骨の関節軟骨に軟化, 膨隆, 亀裂などをきたす疾患
年齢:比較的若年者(15 ~ 30歳)に好発
原因:明らかでないが, 何らかの力学的異常が発症に関与するといわれている.
症状,所見
疼痛:運動時や階段の昇降時に膝前方の疼痛
徒手検査
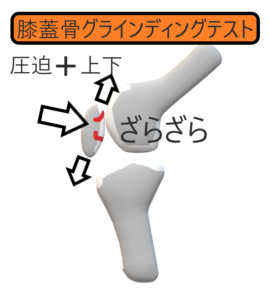
・膝蓋骨グラインディングテストpatellargrindingtest:
膝関節軽度屈曲位で膝蓋骨を大腿骨に圧迫しながら上下, 左右に動かすとざらざらした感じを触知し, 疼痛が誘発
治療法
指導
階段昇降やしやがみ込みなど, 膝蓋大腿関節に負荷がかかる動作を禁じる.
運動
膝関節伸展位での大腿四頭筋筋力増強訓練や温熱療法を行う.
疼痛が激しく, 跛行など日常生活に支障のある場合⇒観血療法の適応がある.
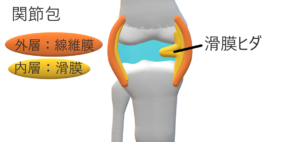
滑膜ヒダ障害(タナ障害)
概説
胎生期に関節内に存在する滑膜隔壁の遺残したものは滑膜ヒダと呼ばれる。
問題になるヒダ:膝蓋内側滑膜ヒダ
膝関節の屈伸で内側膝蓋大腿関節内に挟まれ, 疼痛
発生:若い女性に好発する.
分類
・膝蓋上滑膜ヒダ
・膝蓋下滑膜ヒダ
・膝蓋内側滑膜ヒダ
・膝蓋外側滑膜ヒダ
症状
運動時に膝蓋骨内下縁に疼痛, 違和感、圧痛
膝関節屈伸でクリックを触知⇒著しいときは雑音
治療法
包帯固定,運動の中止などによる局所の安静が基本
保存療法で症状が改善せず,頑固な疼痛,嵌頓症状が残存する場合⇒関節鏡視下で切除
c.膝蓋大腿関節症
概説
膝蓋大腿関節症は,脛骨大腿関節には変性所見は少なく,主病変と症候が膝蓋大腿関節にあるもの
一次性⇒明らかな原因のない
二次性⇒膝蓋骨骨折や脱臼などの外傷後に発生
症状,所見
・坂道や階段昇降時に膝蓋骨周囲に疼痛
・動作時に轢音を伴い,しゃがみ込みや立ち上がり動作が困難
徒手検査
膝蓋骨を大腿骨に圧迫しながら膝を屈伸させるとざらざらした感じを触知し 疼痛が誘発される.
治療法
階段昇降やしやがみ込みなど, 膝蓋大腿関節に負荷がかかる動作を禁じる.
大腿四頭筋強化訓練, 大腿周囲筋のストレッチなどの保存療法を行うことで症状は軽快する.
難治例で疼痛が強く, 日常生活が著明に制限される症例⇒観血療法の適応がある.
7膝周囲の関節包,滑液包の異常
炎症の発症しやすい滑液包
・膝蓋前皮下包:膝蓋骨の前面、皮下に存在。膝蓋前方に波動
・脛骨粗面皮滑液包:膝蓋靭帯付着部から脛骨粗面の前方部。ひざまずいた姿勢で仕事をする人に起こしやすい
・腓腹筋半膜様筋包:内側頭と半腱様筋との間に存在。巨大腫瘤となるとベーカー嚢胞
・側副靱帯滑液包:非常に小さい。内側側副靱帯や外側側副靱帯の下に存在。まれに大きくな内に進入して骨内ガングリオンとなることがある.
8神経の障害
a. 総腓骨神経麻痺
原因
・総腓骨神経が腓骨頭近傍でギブス固定や牽引療法中に圧迫されて発生
・膝関節周囲の外傷やガングリオンなどでも起こる
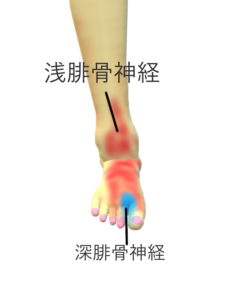
症状
・足関節の背屈筋の筋力低下⇒下垂足
・下腿外側から足背の感覚障害. 腓骨頭後方の圧痛,チネル徴候
治療
外部からの圧迫が明らかな場合はそれを除去
下垂足に対しては短下肢装具を装具
腫瘤など明らかな病変がある場合は観血療法の適応がある
b.伏在神経麻痺(ハンター管症候群)
伏在神経は,内転筋管の貫通部,縫工筋腱後方で膝蓋下枝,鵞足部周辺で内側下腿皮枝からされるなど様々な報告
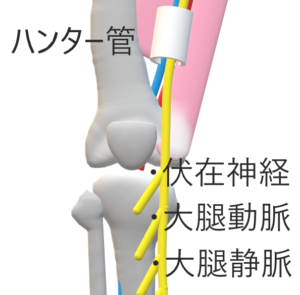
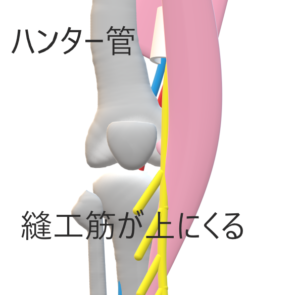
症状
主訴:膝内側部の疼痛
・スポーツ活動時.階段や起立動作,しやがみ込み動作などで疼痛が増強
・夜間痛を訴えたりすることがある覚所見として関節裂隙より7 ~ 12cm近位部に圧痛点
・膝蓋下枝の領域に感覚障害

内側半月損傷, 滑膜ヒダ障害, 膝蓋軟骨軟化症, 変形性膝関節症などとの鑑別や合併に注意する.
Ⅱ・注意すべき疾患
原発性悪性腫瘍:骨肉腫、軟骨肉腫、骨髄腫、ユーイング肉腫
続発性悪性腫瘍:癌の骨転移
※注意すべき疾患は、「整形外科学」を参考にしています。
a.骨肉腫
概要
原発性悪性腫瘍でもっとも多い
発生:青少年(10歳代)
好発:大腿骨遠位部、脛骨近位部、上腕骨近位部
症状
・持続又は進行する疼痛・運動痛
・腫脹、熱感
血液検査
・アルカリフォスファターゼ高値
Ⅹ線
骨破壊、溶骨像、骨硬化像、骨膜反応
転位:高率で肺転移
b・離断性骨軟骨炎
概説
関節軟骨の一部が軟骨下骨層とともに壊死を起こす疾患で, 壊死部は離断されて関節遊離体なる.
膝関節は大腿骨内顆に発生多い(60~70%)
思春期~青年期(10~20歳代)
膝関節や肘関節に多いが, 股関節や足関節にもみられる.
症状
主訴:運動時、運動後の膝関節痛
疼痛:内外側裂隙周辺、圧痛はあっても軽度
小児:ときに夜間痛
病巣が離断して遊離体になると引っ掛かり感、クリック、ロッキングを訴える
治療法
骨端線閉鎖以前で関節軟骨との連続性があるもの:安静、免荷による保存療法
中高年期にみられる疾患
関節リウマチ
多発性筋炎を主症状とする原因不明の全身性炎症疾患。
滑膜の異常増殖に伴い肉芽組織(パンヌス)形成され、軟骨・骨の破壊が進行するとともに関節周囲の支持機構の破綻
発生
性差:女性に多い(3倍)
年齢:20~50歳代
近年では、高齢者にも増加傾向。高齢者では性差なし
症状
疼痛・腫脹:手関節、MP関節、PIP関節に左右対称に発生
手以外の関節:足関節、中足趾節関節、膝、肘関節
変形:手の尺側変位、スワンネック変形、ボタン穴変形、外反母趾、足趾の鷲爪変形
関節外症状:滑膜が存在する腱の周囲の腱炎・腱鞘炎
皮下結節(リウマトイド結節)⇒好発部:肘頭部、座骨結節、後頭部
脊椎発症では、環椎・軸椎関節に発生(滑膜関節のため)
関節リウマチ診断基準
1.朝のこわばり
2.3つ以上の関節腫脹
3.PIP、MP関節又は手関節の腫脹
4.対称性関節腫脹
5.リウマトイド結節
6.リウマチ血清反応(リウマトイド因子)陽性
7.手のⅩ線変化
判定
1~4は6週間以上持続
7項目中、4項目以上でリウマチ診断
偽性痛風
概説
関節液中のピロリン酸カルシウム結晶によって引き起こされる急性関節炎
発生
高齢者多い(家族性除く)
関節:膝に多い。足関節、手関節などにも発生
症状
・急性関節発作
・発熱や全身倦怠感
・関節液貯留
経過
数日~1週間で軽快
亜急性、慢性の経過をとる例もある
診断
Ⅹ線:関節内に軟骨の石灰化
関節液中のピロリン酸カルシウムを証明できれば診断確定
治療
・NASID投与
・関節液を排除
・ステロイド剤の関節内注射
石灰沈着性滑液包炎、石灰沈着性腱炎
ピロリン酸カルシウム結晶の軟部組織沈着。40~50代女性多い
発生
石灰沈着性滑液包炎:肩、股に多い
石灰沈着性腱炎:腱板に発生
軽微な外傷を機に発症することもあり
症状
・急に発生する関節痛
・局所の腫脹、熱感、時に発赤
・著明な圧痛
治療
・NASID投与
・ステロイド剤の関節内注射⇒劇的に症状改善
大腿骨顆部骨壊死
発生
部位:大腿骨内顆荷重面
性差:女性(2倍強)
年齢:50歳以上の高齢者
原因:不明。ステロイド使用説もある
診断・治療
・突然の強い痛み(OAより強い)
・夜間痛
・初期には軽度の熱感・水腫
Ⅹ線
剥離骨片
治療
局所の免荷を中心に保存療法
観血療法:脛骨高位骨切り術、人工関節置換術
離断性骨軟骨炎、骨軟骨骨折と鑑別
変形性膝関節症
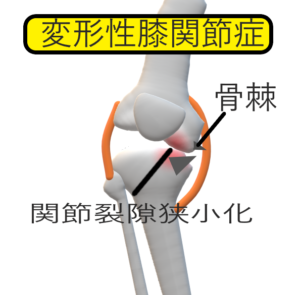
概説
変形性関節症は
「病理学的に関節軟骨の変性,摩耗による荒廃と,軟および骨の新生と増殖,つまり摩耗相と増殖相の混在(変形性変化)によって特徴づけられる慢性、進行性の変形性関節疾患」と定義
膝関節はOAで一番多い
発生
年齢:50歳代
男女比1:3
内反多い(85%) 海外では外反
症状,所見
初期:動作開始時の疼痛を訴える
進行期:動作中の疼痛を訴えようになり, 階段の昇降, とくに降りるときの疼痛
内反変形が明らかな例⇒膝関節内側の荷重痛が強く,平地歩行も苦痛を伴うようになる.
※寒冷または湿潤な時期に症状が悪化する特徴がある.
治療法
・大腿四頭筋を中心とした筋力増強訓練(膝に疼痛のある場合には膝関節の屈伸を避けて行う)
・減量指導
・杖の使用
・生活様式の変更(和式から洋式、)など,
⇒ 膝関節の負担を軽減させるような日常生活指導も重要である.
経過が中期, 末期で内反変形, 屈曲拘縮のある症例⇒観血療法.
参考文献
「柔道整復学・理論編」南江堂 改訂第6版
「整形外科学」 南江堂 改訂第3版




最近のコメント